Studien die Schmerzen bewegen
Laut dem wissenschaftlichen Institut der AOK wurde im Jahr 2021 26,2 Millionen Menschen (immerhin 31,4% der in Deutschland lebenden Personen) eine Diagnose im Zusammenhang mit ihren Rückenschmerzen ausgesprochen.
Dafür muss man erstmal in die Arztpraxis.
In direkten Befragungen, ebenfalls durchgeführt von der AOK, gaben 81% der Befragten per Selbstauskunft an,
im letzten Jahr mindestens einmal für ein paar Tage Rückenschmerzen gehabt zu haben.
Ihnen wurde noch keine Diagnose ausgesprochen. Das Robert Koch Institut erhob in einer unabhängigen Studie 61%.
Im Mittel aus diesen drei Befragungen ergibt das Rund 60% aller Befragten kennen Rückenschmerzen nicht nur aus Märchen.
Wer hatte Rückenschmerzen?
Bei diesen Zahlen ging es vor allem um kurzfristige Beschwerden. 15,5% aller Befragten litten unter chronischen Beschwerden.
Insgesamt - losgelöst vom Körperteil, oder der medizinischen Fachrichtung, liegt bei jeder zweiten Person in Deutschland mindestens eine chronische Erkrankung vor. Etwa jede dritte erwachsene Person zeigt eine depressive Symptomatik.
Lange habe ich mich gefragt, wie ich dieses Buch beginnen möchte. Am Ende habe ich mich dazu entschieden dich genau auf den Weg mitzunehmen, den ich selbst gegangen bin. In den nächsten Abschnitten zeige ich dir Studien über Bildgebende Verfahren und Operationen, die vor Jahren in mir das aller erste mal Skepsis an meinem eigenen Schmerzverständnis weckten.
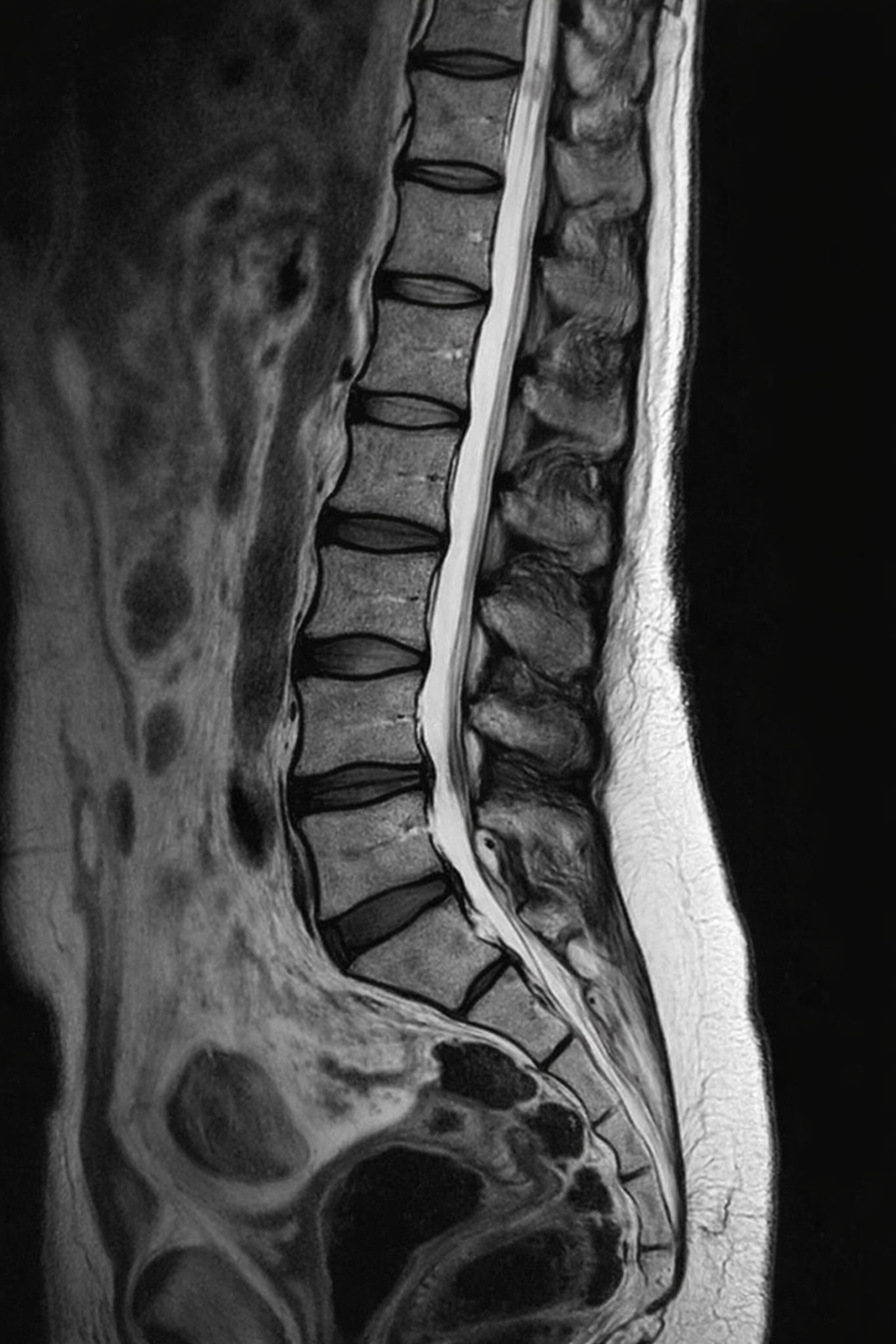
Du hast Bandscheibe? Ab ins MRT?
Es braucht für MRTs keine Einleitung - Keinen Humor - keine Erklärung. Du weisst was ein MRT ist.
Hier ein paar harte Fakten die dir vielleicht neu sind:
Knie:
In einer Metastudie aus dem Jahr 2012, zeigten, abhängig von der individuell betrachteten Studie 89% - 97% aller Untersuchten im Spitzenwert Auffälligkeiten in den MRT Aufnahmen ihrer Knie. Bei manchen gab es nur eine einzige Auffälligkeit in der Bildgebung, bei anderen mehr als eine.
Diagnosebezogen zeigten zwischen 40%-60% aller Beteiligten Auffälligkeiten an den Menisken. Etwa 40%-70% zeigten Knorpeldefekte. Bei bis zu 40% lagen kleinere, oder größere Entzündungen vor. Ebenso sah man andere Weichteilbeschwerden, wie Risse in einem oder mehrerer Bänder.
Je älter du wirst, desto wahrscheinlicher ist es, dass du eine Veränderung im Kniegelenk durchläufst.
Nicht allein weil du alterst, sondern weil mit der Zunahme an Tagen die Wahrscheinlichkeit steigt, dass du irgendwann einmal dran bist. Altern ist vor allem Wahrscheinlichkeitsrechnung. (1)
Rücken:
Upsi - Bandscheibe
🖍️ Wenn du über 40 Jahre alt bist, hast du zu 50% mindestens eine Bandscheibenvorwölbung (Protrusion) (2)
Schulter:
Abhängig von der Studie, sind bis zu 50% aller Sehnenrisse der Rotatorenmanschette, bei Menschen über dem 60. Lebensjahr, empfindungsunauffällig (im Prinzip schmerzfrei). Im Mittel der von mir gelesenen Studien ist jeder dritte Riss nicht spürbar. (3)
Warte! Nicht spürbar?!
Nicht nur in dieser sondern, alle Teilnehmenden, aller Studien, hatten zu keinem Zeitpunkt Schmerzen im untersuchten Körperteil. Sie alle waren komplett beschwerdefrei.
Mit diesen Studien konnte nachgewiesen werden, dass nicht jeder sichtbare Schaden im MRT Schmerzen provoziert.
Im Gegenteil: Die meisten sichtbaren Schäden verlaufen entweder beschwerdearm oder nur kurzzeitig schmerzhaft.
❗️Kleiner aber wichtiger Einschub: Es ist notwendig im Einzelfall genau zu ermitteln, wie sich Symptome äußern und ob es bei reinen Schmerzempfindungen bleibt. Es gibt einige Warnzeichen (-Red Flags 🚨-) die sehr relevant sind. Sobald Kraftverluste, oder Funktionsauffälligkeiten im allgemeinen, Teil deines Beschwerdebildes sind, ist dies ernst zu nehmen.
Hängt dein Arm, dein Bein oder spürst du gewisse Regionen deines Körpers nicht mehr, lass das bitte umgehend abklären.
❗️Bei den von mir angesprochenen Studien geht es ausdrücklich darum aufzuzeigen, dass eine bloße Auffälligkeit im MRT ohne Red Flags eine relativ niedrige Aussagekraft hat.
Jede Einzelne Studie geht für sich auf Teilaspekte nochmal genauer ein und hat ihre Stärken und Schwächen.
Die hier gewählte Darstellung dient dazu eine grobe Übersicht zu diesem Thema zu öffnen.
„Ja jut men Jung, aber wennet MRT ersma da is, ham wa trotzdem den Salat“
Stimmt. Es ist mittlerweile relativ gut erforscht, welche Wirkung ein MRT haben kann. In dem Moment, in dem Betroffene ihren Befund schwarz auf weiss in der Hand halten, verschlechtern sich bei vielen die Symptome. Nicht weil sich von Heute auf Morgen ihre Körper verändern, sondern einfach, weil jetzt die Sicherheit besteht, dass etwas kaputt ist.
Für die meisten Menschen sind Diagnosebilder schlicht bedrohlich. Wissen kann weh tun. (4)
Der Nationale Versorgungsleitfaden Kreuzschmerz (NVL), herausgegeben von der Bundesärztekammer, der Kassenärztlichen Bundesvereinigung (KBV) und der Arbeitsgemeinschaft der wissenschaftlichen medizinischen Fachgesellschaften (AWMF), legt seit Jahren genau deshalb einen Goldstandart fest:
Keine Routinediagnostik per MRT oder CT bei unspezifischen Kreuzschmerzen.
(Falls du dich fragst was „unspezifisch“ bedeutet:
Unspezifisch heißt in diesem Zusammenhang kurzzeitige (4-8Wochen) Schmerzen ohne „Red Flags“ (s.o.).)
Diese Leitlinien sind online offiziell unter dem Stichwort „Leitlinie Kreuzschmerz“ auf www.leitlinien.de einsehbar.
Dies gilt übergreifend für Schmerzen im unteren und oberen Rücken. Es gibt ähnliche Leitlinien für die unterschiedlichsten anderen Körperregionen. Die ersten Entwürfe für diese Leitlinien bestehen seit Jahren und wurden seitdem immer wieder überarbeitet und neu verifiziert.
Sie sind in ihrer medizinischen Evidenz verlässlich und einem weltweiten Konsens entsprechend.
Während wir bildgebende Verfahren betrachten, lass uns doch vielleicht kurz über Bilder im Allgemeinen sprechen.
Manchmal sind es die spontanen Schnappschüsse, solche, die einen witzigen Moment festhalten. Manchmal Gruppenbilder, auf denen sich die ganze Familie vor der Kamera versammelt. Kein Foto der Welt kann festhalten, wer, wann auf diese Feier kam. Wer war unfassbar glücklich? Wer hat sich vielleicht voher gestritten?
Jedes Bild, jedes Foto ist eine Momentaufnahme.
Das was wir sicher wissen: Auf diesem Foto sind diese Personen an diesem Ort und führen diese Handlungen durch.
Der Rest ist Erinnerung. Bilder sind Spiegel unserer Interpretation.
Das Bild zweier Menschen, Händchen haltend, am Strand entlang laufen.
Sofort denken wir an einen romantischen Urlaub, vielleicht an Liebe.
Wir sehen das Bild einer lächelnden Person und nehmen an, sie sei glücklich.
Vielleicht hat sie aber auch nur für das Foto posiert.
Das Bild ist real. Erst der Kontext gibt ihm seine Aussagekraft.
Auch in der Medizin gilt:
Bilder können keine Systeme erklären. Sie bilden sie ausschließlich ab.
Dein Körper ist mehr als Knochen und Band auf einem Foto.
Dein Knochengerüst befindet sich dauerhaft im Auf- und Abbau, sie befinden sich permanent im Wandel. Alle 7–10 Jahre werden all deine Knochenzellen einmal erneuert – alle 7–10 Jahre bekommst du ein neues Skelett. Gratis. Deine Muskelzellen, dein Bindegewebe, alles bewegt und erneuert sich. Selbst passiv auf der Couch bist du eine Milliarde mal aktiver als ein Stein.
Dein Körper ist nicht statisch. Dein Körper ist ein dynamisches System.
Vielleicht fühlt sich dein Körper Abends anders an als Morgens. Der Bandscheibenvorfall verändert sich an einem Tag nicht. Schmerz ist flexibler als eine Bandscheibe, flexibler als ein Bild.
Trotz all dem Geschriebenem, die MRT Diagnostik ist eine der schnellsten und genausten Form der medizinischen Befunderhebung - ganz ohne einen invasiven Eingriff.
Ein detailliertes Bild des Körpers zu ermöglichen, ohne den Körper zu öffnen, grenzt an ein medizinisches Wunder.
Deshalb ist und bleibt dein MRT eine große Errungenschaft und ist ein Meilenstein in der Geschichte der Medizin.
Menschlich neigen wir Gesehenem eine Bedeutung zu geben. Es liegt also historisch und menschlich nah, einen Zusammenhang zwischen Bildgebung und Symptomen zu vermuten.
Es brauchte dutzende valide Studien um an dieser Hypothese zu zweifeln.
Auch wenn die Wissenschaft diese Zahlen seit Jahren kennt, liegt es in der Natur eines Systems, dass von der Erkenntnis bis zur Anwendung manchmal Jahre oder Jahrzehnte vergehen.
Forschung erhebt Zahlen. Zahlen müssen Wirken. Wirkung muss sich entfalten.
Wir alle wissen wie ungesund Rauchen ist - trotzdem rauchen Menschen.
Bei Zigaretten ist der Zusammenhang schnell erklärt. Bei MRT-Bildern ist die Betrachtung komplexer.
Mit jeder neuen technischen Möglichkeit, ergibt sich ein Lernprozess.
Genauso wie wir als Gesellschaft mit der Erfindung des Autos, Flugzeugen, oder dem Internet und sozialen Netzwerken einen Umgang finden mussten und müssen - wird unser Umgang mit bildgebenden Verfahren noch weiter wachsen (müssen).
Die Aussagekraft eines Meilensteins anzuzweifeln ist schwer. Aber sie ist notwendig.
Quellen:
(1) Vgl. Guermazi et al. BMJ (British Medical Journal) 2012 - Prevalence of abnormalities in knees detected by MRI in adults without knee pain (89%), Hora et al. 2020 British Journal of Sports Medicine
(2) Vgl. W. Brinjiki, P.H. Luetmer, B. Comstock et al. AJNR (American Journal of Neuroradiology) 2015
(3) Vgl.: Sher 1995; Tempelhof 1999; Minagawa 2013; Hinsley 2022
(4) vergleiche Rajasekaran S, Dilip Chand Raja S, Pushpa Thippeswarmy B, Behera Ananda K, Ajoy Prasad S, Mukesh Kanna R et al. European Spine Journal 2021 „The catastrophisation effects of an MRI report on the patient and surgeon and benefits of „clinical reporting“ “; Shraim BA, Shraim MA, Ibrahim AR Elgamal ME, Al- Omari B, Shraim M „The association between early MRI and length of disability in acute lower back Pain: a systematic review and narrative synthesis“